Le Centre Cardio-Thoracique de Monaco prend en charge les patients atteints de maladies vasculaires. Une maladie cardiovasculaire est une pathologie qui touche le cœur et les vaisseaux sanguins. Il s’agit de la première cause de mortalité au monde.
Quels sont les différents types de maladies cardiovasculaires ? Quels sont les facteurs de risque ? Quels sont les symptômes courants ? Comment se diagnostiquent-elles ? Quels sont les traitements envisageables ?
Quelles sont ces maladies ?
Les maladies cardiovasculaires constituent un ensemble de troubles affectant le cœur et les vaisseaux sanguins. D’une manière générale, elles englobent la sclérose (durcissement pathologique d’un tissu, d’un organe), la sténose (rétrécissement d’un canal ou d’un orifice), l’occlusion des artères ou des veines, ou leur dilatation (anévrysmes).
Elles comprennent, par exemple :
- La dissection aortique (déchirure partielle de la paroi de l’aorte)
- L’anévrisme de l’aorte abdominale
- La thrombose veineuse profonde (ou phlébite)
- L’embolie pulmonaire
- L’artérite des membres inférieurs, des carotides
- L’ischémie (arrêt ou insuffisance de la circulation sanguine dans un organe)
- L’Insuffisance cardiaque
- Troubles du rythme cardiaque
Qu’est-ce que c’est ?
Les artères constituent un réseau de vaisseaux qui conduit le sang du cœur aux organes et qui irriguent les membres inférieurs, des muscles fessiers jusqu’aux pieds. L’athérome (dépôts par accumulation sur la paroi interne d’une artère qui diminue son diamètre et peut l’obstruer, empêchant ainsi une circulation sanguine fluide) peut toucher toutes les artères de l’organisme : les artères du cœur, les artères du cerveau, ou les artères des membres inférieurs. C’est une maladie fréquente et grave dans les pays développés car la maladie athéromateuse cardio-vasculaire est la première cause de mortalité en France devant le cancer.
Causes
Il existe plusieurs facteurs de risque : l’âge, le tabac, l’hypertension artérielle, l’augmentation du taux de cholestérol, le diabète, la sédentarité et un excès de poids.
Un dépistage précoce, même asymptomatique par le médecin traitant et l’angiologue (médecin des vaisseaux) est important en cas de présence de facteurs de risques cardiovasculaires.
Symptômes
Les premiers symptômes
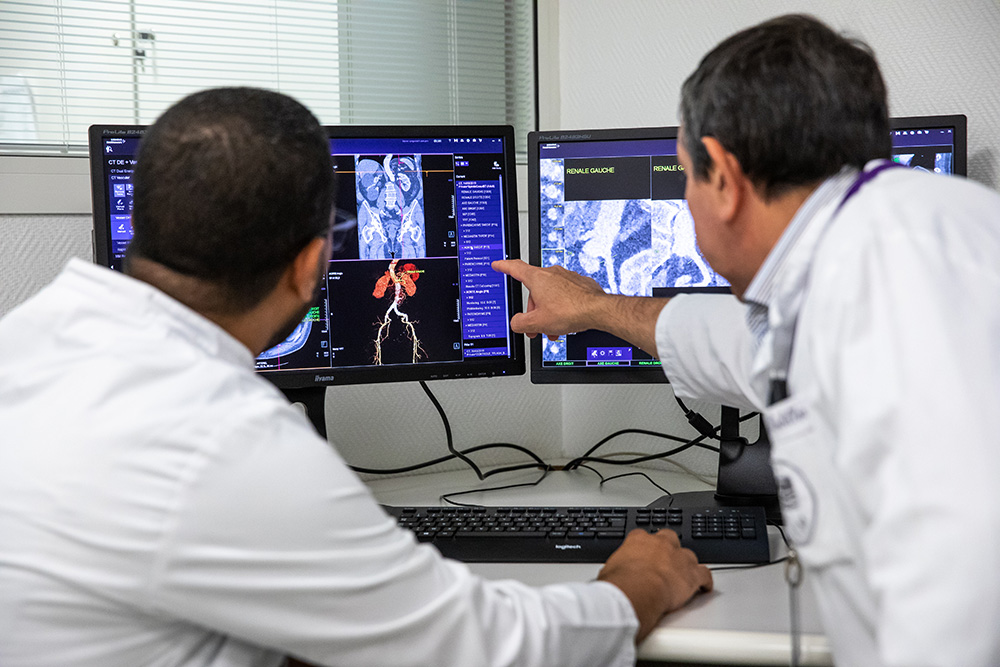
Au début de la maladie, l’artérite des membres inférieurs ne provoque pas de symptômes. Ceux-ci apparaissent progressivement quand le rétrécissement de l’artère atteinte gêne la circulation du sang. Lorsque des symptômes apparaissent, ils prennent des formes de sévérité croissante.
La maladie se manifeste d’abord par une douleur dans certains muscles de la jambe (mollet) ressemblant à une crampe musculaire. Habituellement, celle-ci survient à la marche surtout en pente (parfois pendant la montée des escaliers) et s’accentue peu à peu, obligeant la personne à s’arrêter.
Elle disparaît en moins de 10 minutes (généralement en 1 à 3 minutes) au repos, pour réapparaître à la reprise de l’effort : on parle de claudication intermittente.
La douleur réapparaîtra systématiquement pour une distance de marche identique que l’on nomme le périmètre de marche. C’est un indicateur de l’importance de l’artérite. Ces symptômes sont augmentés par le froid, l’altitude ou le vent, ainsi qu’en période postprandiale (après le repas). Progressivement, le périmètre de marche va se réduire (plus le stade de l’artérite est avancé, plus la distance est courte).
Puis les symptômes sont présents même au repos
Lorsque la maladie s’aggrave, les douleurs musculaires persistent au repos. Une douleur ressemblant à une brûlure survient souvent au niveau du pied, après quelques minutes à quelques heures en position couchée (le plus souvent la nuit). Parfois, l’un des pieds est en permanence plus froid que l’autre. Elle oblige la personne à se lever plusieurs fois par nuit puis à laisser la jambe pendante au bord du lit. Elle résiste souvent aux antalgiques et témoigne d’une aggravation de la maladie si elle persiste plus de 15 jours. Des troubles liés à la mauvaise vascularisation se manifestent parfois au niveau des pieds, par :
- Une modification de la peau, qui devient sèche, pâle : elle pèle et perd ses poils (dont la repousse est aussi moins rapide),
- Une tendance des ongles à devenir cassants,
- Une diminution de la température de la peau, par rapport au pied opposé non touché par l’artérite,
- Une pâleur des orteils (ou du pied entier) quand le membre inférieur est surélevé, ou à l’inverse, une teinte bleu violet quand la jambe est en déclivité (pendante au bord du lit ou en station débout).
À un stade plus sévère, l’artérite des membres inférieurs peut aussi causer :
- un retard de cicatrisation d’éventuelles petites plaies ;
- l’apparition d’ulcères(zones où la peau perd de sa substance) profonds généralement au niveau du pied.
Le risque d’amputation est alors majeur, en l’absence d’un traitement rapide.
Diagnostic
L’écho-Doppler est l’examen qui fera le diagnostic de l’artérite. Il consiste à observer certaines artères et leurs flux sanguins sur des images en mouvement.
Dans le cas d’une artérite des membres inférieurs, les artères sténosées ou thrombosées, sont responsables d’une baisse de la pression systolique dans les artères du pied et celle-ci est plus faible que celle retrouvée aux membres supérieurs, l’IPS est inférieur à 0,9.
Pour un diagnostic précis de l’artérite des membres inférieurs, un angioscanner est également nécessaire avec une injection de produit de contraste.
Lorsque qu’une artérite des membres inférieurs est diagnostiquée, il faut réaliser un bilan général de la maladie cardiovasculaire athéromateuse par la recherche d’antécédents personnels et familiaux, un bilan biologique (dosage du cholestérol et des triglycérides, dosage de la glycémie), la recherche de signes cliniques cérébrovasculaires (AVC : perte de vision, petite aphasie ou paralysie dans la main) ou coronarien (infarctus du myocarde, douleurs dans la poitrine) qui seraient passés inaperçus.
Suivi et traitement
Lorsqu’elle est symptomatique et invalidante, notamment en cas de limitation sévère du périmètre de marche, malgré plusieurs mois de traitement médical bien suivi, ou en cas de signes d’ischémie (douleurs de repos, lésions cutanées) il faut envisager une intervention de revascularisation.
Trois techniques sont possibles :
- la dilatation ou angioplastie,
- le pontage qui est une dérivation
- l’endartériectomie qui est une désobstruction.
Pour plus d’informations sur l’artérite des membres inférieurs…
Qu’est-ce que c’est ?
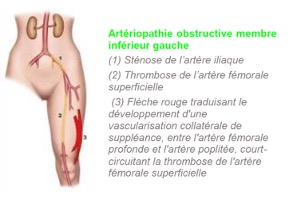
Un anévrisme de l’aorte abdominale est une dilatation du vaisseau sanguin qui touche la portion abdominale de l’aorte. Il se produit lorsque la paroi de l’aorte est endommagée et affaiblie.
L’aorte est une artère principale de l’organisme qui naît à la sortie du cœur, descend dans le thorax et l’abdomen en donnant de nombreuses branches qui vont permettre l’irrigation en oxygène du cerveau et des différents organes (reins, intestin …).
L’Anévrisme de l’Aorte Abdominale (AAA) est une dilatation qui touche la portion abdominale de l’aorte. L’aorte abdominale mesure en moyenne 18 mm de diamètre chez l’homme, ce diamètre pouvant varier de +/- 4 mm en fonction du sexe et de la corpulence.
On parle d’anévrisme de l’aorte lorsque celle ci n’a plus de bords parallèles et se dilate. La dilatation peut être régulière et étendue à la plus grande partie de l’aorte abdominale (anévrisme fusiforme) ou localisée à un segment (anévrisme sacciforme). La dilatation anévrismale de l’aorte est responsable de turbulences du flux sanguin qui vont entraîner la formation progressive de thrombus (caillot ou sang coagulé) sur la paroi interne du sac anévrismal.
La croissance de l’AAA est très variable. Le diamètre peut rester stable pendant plusieurs années ou au contraire évoluer rapidement. Une surveillance du diamètre de l’anévrisme est donc nécessaire. La croissance est en moyenne de 4 mm par an pour les anévrismes compris entre 40 et 50 mm.
Le risque évolutif est la rupture de l’anévrisme. Ce risque devient important lorsque le diamètre est supérieur à 50 mm. La rupture se fait le plus souvent dans la cavité abdominale, responsable d’une hémorragie massive, souvent mortelle. Parfois la rupture est moins importante et permet d’intervenir en urgence, après un transfert dans un service de chirurgie vasculaire
Causes
On ne sait pas exactement ce qui cause un anévrisme abdominal même s’il est important. La dilatation peut être due à une faiblesse de la paroi de l’aorte en un point où elle est endommagée. Il peut être favorisé par certains facteurs comme :
- L’hypertension
- Le tabac
- Le cholestérol
- Le diabète non contrôlé
- L’obésité
- Le stress
- L’âge
- Des antécédents familiaux de maladies vasculaires (facteurs génétiques non identifiés à ce jour).
Symptômes
L’anévrisme de l’aorte abdominale est presque toujours complètement asymptomatique. La plupart des personnes qui ont un anévrisme aortique abdominal n’ont aucun symptôme. Souvent, les anévrismes se développent lentement et passent inaperçus. C’est une maladie silencieuse jusqu’au jour de la rupture. Il est souvent détecté lors d’examens médicaux d’imagerie demandés pour une autre indication.
Le seul moment où il entraîne des symptômes, c’est lorsqu’il y a une rupture de l’anévrisme.
Lorsqu’un anévrisme abdominal augmente de volume (et donc avec risque de rupture), on peut ressentir une douleur insidieuse, avec la perception d’une masse battante dans l’abdomen, au milieu ou dans la partie inférieure de l’estomac, des douleurs lombaires, génitales ou une difficulté à marcher en raison d’une douleur dans les jambes survenant à l’effort.
- Douleur intense dans le bas du dos et l’abdomen
- Pouls rapide
- Perte de connaissance
- Faiblesse et transpiration sévère
- Couleur de peau pâle
La douleur brutale et vive au niveau abdominale et dorsale témoigne de la rupture ou de la fissuration de l’anévrisme. Le risque de décès est majeur et le patient doit être opéré en extrême urgence afin de stopper l’hémorragie.
Diagnostic
L’échographie permet de diagnostiquer l’anévrisme. Lorsqu’il a été détecté, si sa taille ne justifie pas le traitement, une surveillance semestrielle ou annuelle s’impose par échographie. Le choix et la fréquence de l’examen de surveillance dépendent de la taille de l’anévrisme et de sa morphologie.
Le scanner est l’examen utilisé pour étudier plus précisément l’anévrisme, ses dimensions et son extension.
Suivi et traitement
Le traitement par endoprothèse consiste à exclure l’anévrisme à l’aide d’une endoprothèse (prothèse vasculaire interne renforcée d’un stent ou ressort métallique).
Celle-ci est introduite par les artères fémorales dans l’aine.
Elle peut être proposée si des critères morphologiques très précis sont respectés.
Ces critères sont étudiés par le scanner. Cette technique ne nécessite pas d’ouverture de l’abdomen.
L’abord des artères fémorales se fait soit par une petite incision dans l’aine soit sans ouverture par ponction percutanée.
La durée de l’intervention est très variable en fonction de la complexité de l’acte.
La durée du séjour dépend des suites opératoires, elle est souvent plus courte que pour le traitement chirurgical, car la pose d’une endoprothèse ne nécessite pas de laparotomie.
Pour plus d’informations sur l’anévrisme de l’aorte abdominale…
Qu’est-ce que c’est ?
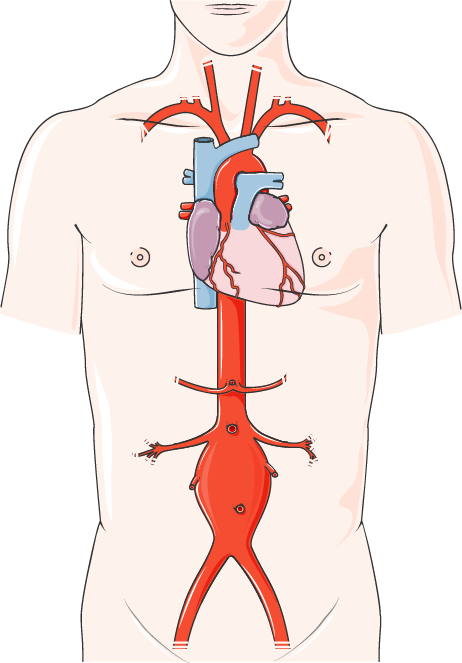
La carotide interne est une artère située dans le cou. Elle monte vers le cerveau pour apporter l’oxygène nécessaire à son bon fonctionnement. Elle mesure en moyenne 4 mm de diamètre. Cette artère peut s’obstruer par des dépôts de graisse dans la paroi de l’artère ou plaque d’athérome qui entraîne un rétrécissement progressif du calibre de l’artère (sténose).
Causes
La sténose carotidienne est favorisée par les facteurs de risque cardio-vasculaires : tabac, hypertension artérielle, diabète, excès de cholestérol, excès de poids et sédentarité. La fréquence des accidents vasculaires cérébraux liés à une atteinte des artères irrigant le cerveau apparaît plutôt après 65 ans.
Symptômes
- engourdissement de la face, du bras ou des jambes, en particulier d’un seul côté du corps;
- confusion, difficultés à parler ou à comprendre un discours;
- difficultés visuelles touchant un œil ou les deux;
- difficultés à marcher, étourdissement, perte d’équilibre ou de coordination;
Diagnostic
L’écho-doppler est un examen simple et non douloureux qui permet de mesurer la sévérité de la sténose en évaluant le pourcentage du rétrécissement de l’artère. Cet élément est très important car il va définir la conduite à tenir vis-à-vis de cette sténose.
Si elle est supérieure à 60 %, un angioscanner le plus souvent (ou une angio–IRM) sera demandé pour préciser le degré de la sténose, analyser les autres artères irrigant le cerveau ainsi que le tissu cérébral afin d’évaluer les conséquences de la sténose sur la vascularisation du cerveau.
Suivi et traitement
Le choix du traitement dépend de deux critères principaux :
- l’évaluation du pourcentage de sténose,
- et son caractère symptomatique ou non.
L’indication du traitement est aussi fonction de la morphologie de la plaque d’athérome ainsi que de critères généraux communs à toute intervention chirurgicale (âge, état cardiaque, respiratoire …).
Le choix du traitement se fera avec le chirurgien vasculaire au cours d’une information éclairée sur les différentes possibilités thérapeutiques, en évaluant les bénéfices et risques du traitement proposé.
Trois techniques sont possibles :
- le traitement médical par antiagrégant plaquettaire,
- le traitement chirurgical,
- l’angioplastie carotidienne avec stent.
DIAGNOSTIC
L’échographie doppler est un examen d’imagerie qui permet non seulement de visualiser et documenter l’aspect des vaisseaux mais aussi de calculer la vitesse et la direction des flux sanguins.
Qu’est-ce qu’une écho-doppler carotidienne ?
L’échographie doppler carotidien est un examen d’imagerie réalisé à des fins diagnostiques qui permet de visualiser les artères carotides, situées au niveau du cou. Ce test vise à repérer des rétrécissements ou des blocages causés par l’accumulation de plaques d’athérome (amas de cholestérol et de calcium) associée à la coronaropathie.
II occupe une place de choix et de première intention dans l’analyse des artères, le diagnostic et la surveillance des lésions athéromateuses carotidiennes.
Cet examen va au-delà de la simple échographie car l’appareil utilisé mesure le débit sanguin grâce à l’effet Doppler. Ce phénomène physique repose sur le calcul du changement de fréquence des ultrasons (ondes acoustiques de haute fréquence) réfléchis par une cible en mouvement, par exemple les parois cardiaques. Ainsi, l’écho-doppler permet d’obtenir un complément d’informations importantes que les clichés seuls ne peuvent pas fournir. L’effet Doppler permet en effet d’étudier la circulation sanguine, en quantifiant la vitesse circulatoire et de mesurer précisément le diamètre des vaisseaux.
Comment se passe une écho-doppler cardiaque ?
- L’écho-doppler est un examen simple, non douloureux et se déroule comme n’importe quelle échographie, à l’aide d’une sonde placée sur la peau au contact de la zone à explorer. Il est non invasif (pas de rayons X ; pas d’injection de produit de contraste).
- Aucune préparation n’est requise.
- Le médecin, enduit au préalable la peau d’un gel, sur la région à analyser, qui permet d’améliorer la qualité de l’image et de déplacer la sonde plus rapidement.
- Durée : 30 minutes.
- Il n’y a aucun effet secondaire.
L’échographie cardiaque est un examen d’imagerie réalisé par le cardiologue pour analyser précisément le fonctionnement du cœur. L’échographie cardiaque utilise les ultrasons pour analyser les cavités cardiaques et les valves du cœur.
Qu’est ce qu’une échographie cardiaque ?
L’échographie du cœur, ou échocardiographie, est une technique d’imagerie médicale reposant sur l’utilisation d’ultrasons et qui permet d’observer toutes les structures du cœur, à savoir les valves (aortiques, mitrales…) et les cavités (oreillettes et ventricules). Elle permet également d’avoir un aperçu de la tonicité du muscle cardiaque.
L’échographie cardiaque est prescrite face à des symptômes évocateurs d’un trouble cardiaque (ex. : douleurs thoraciques, malaises…). Elle peut notamment servir à diagnostiquer :
• l’insuffisance cardiaque ;
• une malformation cardiaque ;
• une valvulopathie (maladie des valves cardiaques) ;
• un épanchement péricardique.
L’échographie cardiaque sert aussi à évaluer l’étendue des lésions après un infarctus du myocarde ou à déterminer les répercussions de l’hypertension artérielle sur le cœur.
Comment se déroule une échographie cardiaque ?
L’échocardiographie est réalisée par un cardiologue, à son cabinet ou au lit du patient si ce dernier est hospitalisé.
- Elle se déroule le plus généralement par voie transthoracique. Le médecin utilise une sonde qu’il applique sur la peau après l’avoir enduite d’un gel conducteur, et qu’il fait progresser sur l’ensemble du thorax. Il visualise ainsi les différentes structures du cœur sur un écran relié à la sonde.
La voie transoesophagienne est, quelques fois, privilégiée pour s’approcher davantage du cœur et obtenir de meilleures images. Cet examen nécessite alors une sédation et une anesthésie locale de la gorge: à l’aide d’un endoscope (fin tube flexible), la sonde est introduite dans l’œsophage via la bouche jusqu’au niveau du cœur. La voie transœsophagienne est également utilisée chez les personnes en surpoids ou ayant une maladie des poumons qui peut interférer avec la qualité de l’image transthoracique.
- L’échographie cardiaque dure environ 30 minutes.
- Aucune préparation n’est requise avant l’échographie cardiaque. A noter que si elle est effectuée par voie transoesophagienne, le patient doit être à jeun, n’avoir ni bu ni fumé auparavant et doit attendre environ une heure après l’examen avant d’avaler quelque chose, afin d’éviter tout risque de fausse route due à l’anesthésie locale du pharynx.
- L’échographie cardiaque est non invasive et n’entraîne aucune douleur (la voie transoesophagienne est cependant un peu désagréable).
L’échocardiographie fait partie des examens permettant d’explorer le cœur ; mais il ne permet pas à lui seul de faire le bilan d’une pathologie cardiaque. D’autres examens doivent pour cela lui être associés, comme l’électrocardiogramme et la coronarographie.

Un scanner et un angioscanner sont des examens d’imagerie médicale utilisant des rayons X à faible dose pour créer des images en 3D de la partie ciblée. L’angioscanner permet de visualiser spécifiquement l’ensemble des artères du corps humain.
Qu’est-ce qu’un angioscanner ?
Pour observer les artères du patient, une injection d’un produit de contraste iodé est nécessaire, afin de mieux visualiser les artères sur les images du scanner (produit visible par l’action des rayons X rendant opaque les structures qu’il traverse).
L’angioscanner permet de rechercher des lésions vasculaires telles que des anévrismes (dilatation localisée de la paroi d’une artère la rendant très fragile et susceptible de se rompre), des rétrécissements de calibre (sténoses généralement liées à des plaques d’athérome et dont la sévérité pourra être précisément quantifiée) ou des thromboses (caillot se formant dans une artère et l’obstruant).
Comment se déroule l’examen ?
- L’examen est indolore, rapide, très utile dans le diagnostic de nombre de pathologies et très peu invasif puisqu’il ne nécessite que la pose d’une voie veineuse pour injecter le produit de contraste.
- Nécessitant l’injection d’un produit de contraste iodé, il est indispensable de vérifier l’absence de contre-indications médicales, qui sont rares. Des précautions sont également à prendre chez les patients diabétiques, souffrants de maladie rénale ou ayant des antécédents allergiques.
- Le jour de l’examen, seul le patient allergique doit se présenter à jeun. Il ne doit ni boire, ni manger, ni fumer dans les 3 à 4 heures qui précèdent.
- Il n’est pas rare que le patient ressente une sensation de chaleur au moment de l’injection du produit de contraste, mais l’examen reste indolore et le produit n’est pas dangereux.
- Le patient est ensuite placé sur une table mobile, sous l’appareil de radiologie de forme circulaire. La partie du corps à examiner est alors à l’intérieur du scanner, ayant la forme d’un large anneau, ouvert à ses deux extrémités et qui contient un émetteur-récepteur de rayons. Dans l’anneau, l’émetteur-récepteur tourne autour du patient. Le radiologue, placé derrière une vitre protectrice des rayons X, veille à ce que tout se déroule normalement. En cas de problème, le patient, qui est en contact permanent avec l’équipe médicale grâce à un micro, peut le signaler, de même que l’équipe lui précisera de rester immobile et quand bloquer quelques secondes sa respiration, pour obtenir des images de qualité optimale. Une fois l’examen terminé, la perfusion est retirée avec la mise en place d’un petit pansement.
- L’angioscanner dure moins d’une demi-heure.
- Il est recommandé de boire 1 à 2 litres d’eau après l’examen pour favoriser l’élimination du produit.
- Les risques de l’angioscanner sont peu élevés. Ils sont surtout associés à l’administration du produit de contraste. Des démangeaisons, une rougeur ou un hématome peuvent apparaître près du site de l’injection.
